В настоящее время в структуре гинекологической заболеваемости отчетливо прослеживается тенденция к возрастанию частоты воспалительных заболеваний, особенно инфекционных процессов вульвы, влагалища и шейки матки. Остановимся подробно на воспалительных заболеваниях шейки матки.
Шейка матки является одним из защитных биологических барьеров, препятствующих внедрению возбудителей в полость матки. Это обусловлено совокупностью анатомических и физиологических особенностей шейки матки: узостью цервикального канала, наличием «слизистой пробки», в которой содержится секреторный иммуноглобулин А, лизоцим и другие вещества системы местного иммунитета.
Такие факторы, как травмы шейки матки во время родов, абортов, диагностических выскабливаний, вызывающие рубцовые деформации, а также использование таких контрацептивных средств как ВМС, приводят к нарушению целостности шейки матки и ее защитных механизмов, что способствует проникновению инфекции в половые пути и развитию воспалительного процесса, в частности, экзо- и эндоцервицита. Кроме того, провоцирующими факторами могут быть доброкачественные образования шейки матки, а также снижение иммунитета.
Влагалищная часть шейки матки (экзоцервикс) в норме покрыт многослойным плоским эпителием толщиной 150-200 мкм, который на протяжении менструального цикла подвергается циклическим изменениям под воздействием половых гормонов. Под влиянием эстрогенов происходят процессы пролиферации (это увеличение числа клеток вследствие их размножения), накопления гликогена и кератина в слоях эпителия. Основная функция многослойного плоского эпителия шейки матки — защитная. При этом механическая прочность обеспечивается наличием глыбок кератина, а гранулы гликогена обеспечивают местный иммунитет влагалищного биотопа.
Слизистая оболочка цервикального канала (эндоцервикс) выстлана однорядным цилиндрическим эпителием, в котором много щелей и углублений, называемых цервикальными железами. Основная функция этого эпителия — секреторная. Количественная и качественная характеристика секрета зависит опять же от фазы менструального цикла.
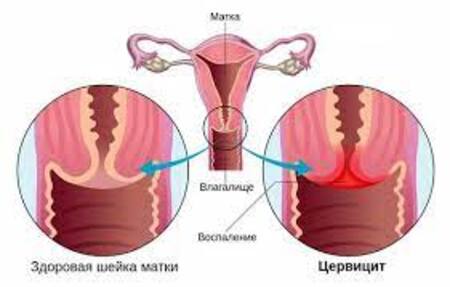
В настоящее время под термином экзоцервицит понимают воспаление влагалищной части шейки матки, а эндоцервицит — это воспаление слизистой оболочки цервикального канала. Следует отметить, что воспалительные процессы шейки матки редко бывают изолированными. Обычно ему сопутствуют другие заболевания половой сферы: вульвовагинит, бартолинит, псевдоэрозия шейки матки.
Цервициты могут быть вызваны как неспецифическими, так и специфическими возбудителями. Неспецифические цервициты — инфекционно-воспалительное заболевание, обусловленное действием условно-патогенных микроорганизмов (кишечная палочка, стрептококки, стафилококки и др). Хочется отметить, что в микробиоценозе влагалища у здоровой женщины наряду с лактобактериями наиболее часто встречаются эпидермальный стафилококк, реже бактероиды и анаэробные кокки, коринебактерии и др. У здоровых женщин превалирует анаэробная флора (микроорганизмы, размножающиеся без доступа кислорода) в соотношении к аэробной 10:1. Нормальная бактериальная флора препятствует инвазии патогенных микроорганизмов, которые вызывают изменения микрофлоры влагалища, что может привести в свою очередь к развитию воспаления шейки матки и влагалища.
Специфические цервициты могут быть обусловлены инфекциями, передающимися половым путем (хламидиоз, трихомониаз, вирусные заболевания и т.д.)
Наиболее часто заболевание встречается у женщин репродуктивного возраста (до 70%). Однако нередко в результате возрастных изменений, связанных с дефицитом эстрогенов, происходят изменения, способствующие возникновению атрофического кольпита (вагинита) и неспецифических цервицитов, и у женщин в период перименопаузы.
Цервицит является частой причиной невынашивания беременности и преждевременных родов. Следствием цервицита могут быть полипы и эрозии шейки матки, предраковые состояния (дисплазии шейки матки), восходящее воспаление органов малого таза (эндомиометрит, сальпингоофорит, пельвиоперитонит и др.).
По течению различают острый и хронический цервицит, по степени поражения - диффузный и очаговый. Иногда может изначально протекать в стертой форме на фоне снижения иммунитета.
Клиническими симптомами острого неспецифического цервицита и вагинита являются обильные слизистые или гноевидные выделения, зуд, реже тупые боли внизу живота. При исследовании наблюдается гиперемия (покраснение), отек, иногда мелкие кровоизлияния в слизистой оболочке шейки матки. При тяжелом течении могут появляться изъязвления, при этом шейка приобретает пятнистый, ярко-красный цвет.
В хронической стадии, как правило, выделения бывают умеренными или незначительными. Шейка матки выглядит отечной, с очаговой гиперемией вокруг наружного отверстия цервикального канала, выпячиванием гиперемированной отечной слизистой. При затяжном течении шейка матки становится уплотненной и утолщенной, образуются инфильтраты в подлежащих тканях и кисты.
Цервицит имеет различные проявления в зависимости от возбудителя и состояния иммунитета. При гонорее цервицит обычно протекает остро, с яркой клинической картиной. При хламидийной инфекции — картина стертая. При герпетической инфекции шейка матки ярко красная, рыхлая, с участками изъязвлений. Могут появляться атипические клетки в мазке. При папилломавирусной инфекции могут появляться кондиломы — плоские и остроконечные.
Диагностика цервицита
Цервицит зачастую протекает бессимптомно и обнаруживается случайно при плановых профилактических осмотрах или при обращении женщины к врачу по поводу других проблем. Диагностика направлена прежде всего на выявление причины цервицита. Наряду с клиническими признаками большую роль играют лабораторные методы исследования:
- Микроскопия мазка является наиболее доступным методом. Позволяет установить общее число микробов-ассоциантов, определить их принадлежность к облигатным анаэробам или лактобактериям.
- Посев на микрофлору и чувствительность к антибиотикам (бактериологическое исследование) Позволяет выявить род и вид возбудителя и подобрать к нему соответствующий антибиотик.
- Цитоморфология мазка позволяет оценить структуру и клеточный уровень повреждения тканей, а также проследить в динамике эффективность проведенного лечения. Результаты цитологического исследования при цервиците зависят от интенсивности воспалительного процесса. При остром процессе в мазках содержится большое количество лейкоцитов (> 30 ), лимфоцитов, гистиоцитов. Выражен фагоцитоз. В плоском эпителии могут быть выражены дистрофические изменения ядер и цитоплазмы, в цилиндрическом — гипертрофия ядер и вакуолей. При хроническом цервиците обнаруживаются клетки цилиндрического эпителия разной величины с несколько увеличенными ядрами, могут быть явления цитолиза, т.е. разрушения клеток. Следует отметить, что воспалительный процесс может симулировать процесс клеточной атипии. После проведения противовоспалительного лечения признаки атипии исчезают.
- ПЦР-диагностика позволяет выявить ДНК клетки различных видов микроорганизмов, в т.ч. скрытых инфекций (хламидий, микоплазм, уреаплазм и др.) и вирусов (герпеса, цитомегаловируса, папилломавирусов).
- Иммуноферментный анализ. Позволяет выявить наличие антител в крови к различным возбудителям.
- Кольпоскопия. Позволяет детализировать патологические изменения шейки матки при цервиците: гиперемию и отечность слизистой оболочки, наличие сосудистых петель, наличие эктопии или псевдоэрозии, выявить диффузный или очаговый характер воспаления.